Столкнувшись с диагнозом опухоли головного мозга, вы ищете самое передовое, эффективное и безопасное лечение. Турция стала мировым центром медицинского туризма, предлагая исключительные возможности для пациентов со всего мира. Современная лучевая терапия опухоли головного мозга в Турции сочетает в себе технологии последнего поколения, опыт всемирно известных врачей и доступную стоимость. Это позволяет не только добиться наилучших клинических результатов, но и пройти лечение в комфортной и поддерживающей среде. Наша миссия — предоставить вам исчерпывающую информацию и помочь сделать осознанный выбор на пути к выздоровлению.
Оглавление
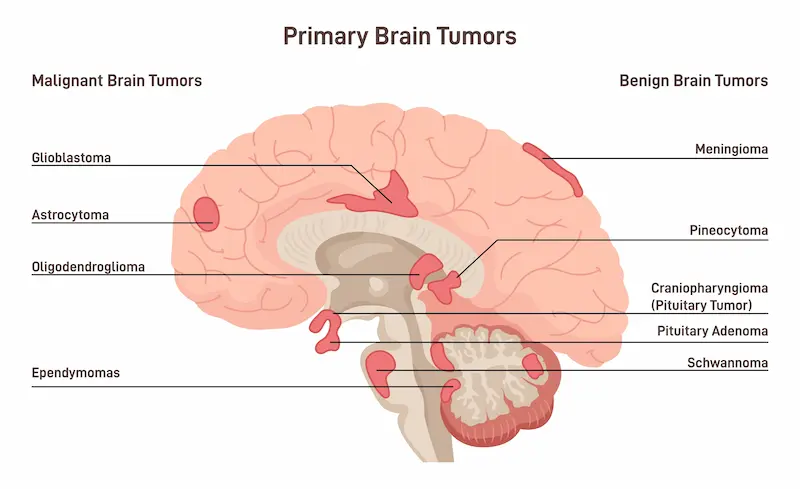
Что такое радиотерапия при опухолях мозга: принципы, точность и безопасность
Радиотерапия при опухоли мозга, также известная как лучевая терапия, — это метод лечения, использующий высокие дозы ионизирующего излучения для уничтожения раковых клеток и уменьшения размеров новообразований. Ключевой принцип современного подхода — максимальная точность и безопасность. Цель состоит в том, чтобы доставить губительную для опухоли дозу радиации непосредственно в её очаг, минимизируя воздействие на окружающие здоровые ткани головного мозга. Благодаря инновационным технологиям, доступным в ведущих клиниках, лучевая терапия опухоли головного мозга в Турции стала высокоточным и эффективным инструментом в борьбе с онкологическими заболеваниями.
Облучение опухоли головного мозга: как работает лучевая терапия
В основе облучения опухоли головного мозга лежит способность высокоэнергетических лучей (фотонов или протонов) повреждать ДНК раковых клеток. Когда ДНК клетки получает критические повреждения, она теряет способность к делению и росту, что в конечном итоге приводит к её гибели. Здоровые клетки также подвергаются воздействию, но они обладают лучшими механизмами восстановления по сравнению с раковыми. В центрах, где проводится передовая лучевая терапия опухоли головного мозга в Турции, этот процесс тщательно планируется, чтобы дать здоровым тканям время на восстановление между сеансами, в то время как раковые клетки продолжают накапливать повреждения и погибать.
Виды лучевой терапии в Турции: IMRT, IGRT и стереотаксическая радиохирургия (СРХ)
Технологический прогресс кардинально изменил подходы к радиотерапии. Современная лучевая терапия при опухолях мозга в Турции использует самые передовые методики, обеспечивающие беспрецедентную точность.
- IMRT (Intensity-Modulated Radiation Therapy / Лучевая терапия с модулированной интенсивностью): Эта технология позволяет «лепить» дозу облучения, придавая ей сложную трёхмерную форму, точно повторяющую контуры опухоли. Интенсивность лучей регулируется в пределах одного поля облучения, что позволяет направлять максимальную дозу на опухоль и минимальную — на критически важные структуры рядом, такие как зрительные нервы или ствол мозга. IMRT в Турции является золотым стандартом для лечения опухолей сложной формы.
- IGRT (Image-Guided Radiation Therapy / Лучевая терапия под визуальным контролем): Это, по сути, навигационная система для радиотерапии. Непосредственно перед каждым сеансом лечения аппарат делает снимки (КТ или рентген), которые сравниваются с эталонными изображениями, полученными при планировании. Это позволяет скорректировать положение пациента с субмиллиметровой точностью и учесть малейшие смещения опухоли. IGRT в Турции гарантирует, что излучение каждый раз попадает точно в цель.
- Стереотаксическая радиохирургия (СРХ): Это неинвазивный метод лечения опухоли мозга без операции, при котором за один или несколько сеансов (до пяти) в опухоль доставляется очень высокая доза излучения. Сфокусированные лучи с разных направлений пересекаются в точке расположения опухоли, создавая в ней максимальный лечебный эффект.
Кибер-нож (CyberKnife) и Гамма-нож (Gamma Knife) в Турции: когда применяют
Стереотаксическая радиохирургия (СРХ) чаще всего проводится с использованием двух знаменитых систем: Гамма-нож и Кибер-нож. Выбор между ними зависит от размера, формы и расположения опухоли. Успешное применение этих технологий — одна из главных причин, почему пациенты выбирают лучевую терапию опухоли головного мозга в Турции.
- Гамма-нож (Gamma Knife) в Турции: Считается эталоном точности для лечения небольших (обычно до 3 см) и чётко очерченных доброкачественных и злокачественных опухолей, а также сосудистых мальформаций. Процедура требует использования специальной стереотаксической рамы, которая жёстко крепится к голове пациента для обеспечения абсолютной неподвижности. Это идеальный метод для таких состояний, как лечение менингиомы облучением, невриномы слухового нерва и единичных метастазов.
- Кибер-нож (CyberKnife) в Турции: Это более универсальная роботизированная система. Лёгкий линейный ускоритель установлен на роботизированной руке, которая может перемещаться вокруг пациента, направляя лучи с сотен разных позиций. Система отслеживает положение опухоли в режиме реального времени и не требует жёсткой рамы, используя вместо неё удобную термопластичную маску. Это позволяет проводить лечение в несколько сеансов (фракционная радиохирургия) и лечить опухоли не только в головном мозге, но и в других частях тела.
Протонная терапия в Турции: показания и возможности
Протонная терапия в Турции представляет собой самый передовой и щадящий вид лучевой терапии. В отличие от фотонов (рентгеновских лучей), которые проходят сквозь тело, протоны высвобождают основную часть своей энергии непосредственно в опухоли и затем останавливаются. Это физическое свойство, известное как «пик Брэгга», позволяет практически полностью исключить лучевую нагрузку на здоровые ткани, расположенные за опухолью. Это критически важно при лечении детей, а также опухолей, расположенных вблизи жизненно важных структур, таких как ствол мозга, зрительные нервы и гипофиз. Показания к протонной терапии рассматриваются индивидуально, и она доступна в специализированных центрах, что подчёркивает высокий уровень, на котором находится лучевая терапия опухоли головного мозга в Турции.

Кому показано лечение опухоли мозга без операции
Радиотерапия при опухоли мозга является одним из трёх основных методов лечения наряду с хирургией и химиотерапией. Для многих пациентов это ключевой компонент плана лечения, а в некоторых случаях — основная и наиболее предпочтительная альтернатива хирургическому вмешательству. Решение о проведении лечения опухоли мозга без операции принимается мультидисциплинарной командой врачей. Современные подходы, используемые при проведении лучевой терапии опухоли головного мозга в Турции, позволяют эффективно контролировать рост новообразования, облегчать симптомы и значительно улучшать качество жизни пациентов, для которых операция невозможна или сопряжена с высоким риском.
Лучевая терапия при глиобластоме: стандартные схемы
Ключевой вывод: Лучевая терапия при глиобластоме является обязательным и стандартным этапом лечения после хирургического удаления опухоли или биопсии. Глиобластома — наиболее агрессивная первичная опухоль головного мозга, и радиотерапия играет решающую роль в уничтожении оставшихся раковых клеток и замедлении рецидива. В ведущих онкологических центрах Турции придерживаются признанных международных протоколов, что делает лучевую терапию опухоли головного мозга в Турции надёжным выбором.
Стандартная схема лечения (протокол Штуппа) включает:
- Хирургия: Максимально безопасное удаление опухоли.
- Химиолучевая терапия: Курс фракционной лучевой терапии (обычно IMRT для максимальной защиты здоровых тканей) в течение 6 недель, который проводится одновременно с ежедневным приёмом химиопрепарата темозоломида.
- Адъювантная химиотерапия: После завершения облучения пациент продолжает получать курсы темозоломида в течение нескольких месяцев.
План лечения разрабатывается совместно командой, в которую входят нейрохирург, химиотерапевт и радиационный онколог, что обеспечивает комплексный подход.
Лечение менингиомы облучением: фракционное облучение и СРХ
Менингиомы — в большинстве случаев доброкачественные опухоли, однако их расположение может делать хирургическое удаление рискованным или неполным. Лечение менингиомы облучением является высокоэффективным методом контроля роста опухоли. Выбор тактики зависит от размера, расположения и гистологического типа менингиомы.
- Стереотаксическая радиохирургия (СРХ): Это метод выбора для небольших (до 2.5-3 см) доброкачественных менингиом, особенно расположенных в труднодоступных местах. С помощью установок Гамма-нож или Кибер-нож за один сеанс доставляется высокая доза облучения, что останавливает рост опухоли с эффективностью более 90-95%.
- Фракционное облучение (IMRT/IGRT): Применяется для лечения менингиом большого размера, а также опухолей, плотно прилегающих к зрительным нервам или стволу мозга. Доза разделяется на множество небольших фракций (сеансов), проводимых в течение нескольких недель. Это позволяет безопасно облучить опухоль, минимизируя риск для окружающих структур. Такой подход также является стандартом для атипических и злокачественных менингиом. Огромный опыт турецких специалистов в этой области гарантирует высокое качество лучевой терапии опухоли головного мозга в Турции.
Лучевая терапия метастазов в головном мозге
Появление метастазов в головном мозге от рака другой локализации (например, лёгких, молочной железы, меланомы) является серьёзным осложнением, но современные методы лечения позволяют эффективно с ним бороться. Лучевая терапия метастазов в головном мозге кардинально изменилась за последнее десятилетие. Сегодня методом выбора для пациентов с ограниченным числом метастазов (от 1 до 10) является стереотаксическая радиохирургия (СРХ). Системы Кибер-нож (CyberKnife) в Турции и Гамма-нож (Gamma Knife) в Турции позволяют с высочайшей точностью уничтожать метастатические очаги за 1-3 сеанса, не затрагивая здоровые ткани мозга. Этот подход позволяет избежать облучения всего головного мозга, сохраняя когнитивные функции и качество жизни пациента. Именно доступность и успешное применение СРХ делают лучевую терапию опухоли головного мозга в Турции привлекательной для международных пациентов.
Лечение аденомы гипофиза лучевой терапией
Лечение аденомы гипофиза лучевой терапией показано в случаях, когда опухоль невозможно удалить хирургически полностью, при рецидивах после операции или если пациент не является кандидатом на операцию. Целью лечения является остановка роста опухоли и, для гормонально-активных аденом, нормализация выработки гормонов. Учитывая близость гипофиза к зрительным нервам, ключевым фактором успеха является высочайшая точность.
Краткий список методов:
- Стереотаксическая радиохирургия (СРХ): Идеальный метод для небольших, чётко очерченных аденом. Гамма-нож или Кибер-нож позволяют сфокусировать излучение на опухоли, обеспечивая максимальную безопасность для зрительного перекрёста.
- Фракционная лучевая терапия (IMRT): Используется для аденом большего размера. Разделение дозы на фракции позволяет безопасно подвести необходимую дозу к опухоли, не повредив чувствительные структуры. Решение о выборе метода принимает мультидисциплинарная команда, включающая эндокринолога, что является стандартом для качественной радиотерапии при опухолях мозга в Турции.
Маршрут пациента в Турции: от подготовки до завершения курса
Процесс организации и прохождения лучевой терапии опухоли головного мозга в Турции построен максимально понятно, эффективно и ориентировано на пациента. С момента вашего первого обращения и до завершения наблюдения после лечения, вас будет сопровождать команда профессионалов. Международные отделы ведущих клиник обеспечивают полную координацию, включая помощь с медицинскими документами, организацию поездки и предоставление переводчика. Этот структурированный подход устраняет стресс и позволяет вам сосредоточиться на самом важном — вашем лечении и восстановлении. Весь маршрут пациента разработан для обеспечения высочайшего качества медицинской помощи и комфорта.
Подготовка к лучевой терапии: маска/фиксация, КТ/МРТ-планирование
Ключевой вывод: Тщательная подготовка является залогом точности и эффективности всего курса лечения. Этот этап занимает от нескольких часов до 2-3 дней и проходит безболезненно.
Шаг 1: Консультация и создание фиксирующей маски. Сначала вы встретитесь со своим радиационным онкологом. После этого для вас изготовят индивидуальную термопластичную маску. Этот процесс прост: на лицо накладывается тёплый, гибкий лист пластика, который за несколько минут принимает точную форму вашей головы и плеч. Маска обеспечивает абсолютную неподвижность головы во время планирования и каждого сеанса лечения, что является критически важным для субмиллиметровой точности.
Шаг 2: КТ/МРТ-симуляция для планирования. Находясь в фиксирующей маске, вы пройдёте специальную компьютерную томографию (КТ). Часто для получения максимально детальной информации о новообразовании также выполняется МРТ. Полученные изображения служат «картой» для создания вашего индивидуального плана облучения опухоли головного мозга. Именно на этих снимках врач оконтурит опухоль и критически важные здоровые органы, которые необходимо защитить.
Роль команды: радиационный онколог, нейрохирург, медицинский физик
Успешная радиотерапия при опухоли мозга — это результат слаженной работы высококвалифицированной мультидисциплинарной команды. Каждый специалист вносит незаменимый вклад в ваш план лечения. Такой командный подход является стандартом для ведущих центров, предлагающих лучевую терапию опухоли головного мозга в Турции.
- Радиационный онколог: Это ваш лечащий врач, который руководит всем процессом. Он определяет показания к лучевой терапии, выбирает оптимальную методику (IMRT, СРХ), назначает дозу облучения, утверждает план лечения и контролирует ваше состояние, управляя возможными побочными эффектами.
- Нейрохирург: Его участие необходимо для точного определения границ опухоли, особенно после операции. Экспертное мнение нейрохирурга помогает радиационному онкологу максимально точно нацелить излучение, особенно при планировании радиохирургии на Гамма-ноже или Кибер-ноже.
- Медицинский физик: Это технический гений команды. Используя мощное программное обеспечение, медицинский физик разрабатывает сам план облучения: рассчитывает углы, траектории и интенсивность лучей, чтобы доставить предписанную дозу точно в опухоль, обеспечивая при этом максимальную безопасность для здоровых тканей. Он также отвечает за ежедневный контроль качества и калибровку лечебного оборудования.
Проведение IMRT/IGRT/СРХ: длительность сеансов и общий курс
Сам процесс лечения проходит амбулаторно и не требует госпитализации. Во время сеанса вы будете лежать на лечебном столе в вашей индивидуальной маске. Процедура абсолютно безболезненна — вы ничего не увидите и не почувствуете.
Краткий обзор процесса:
- Позиционирование: Команда уложит вас и закрепит маску. С помощью системы IGRT (визуального контроля) будет выполнена проверка и микро-корректировка вашего положения для идеального совпадения с планом.
- Лечение: Вы останетесь в комнате одни, но под постоянным видео- и аудио-наблюдением. Аппарат (линейный ускоритель) будет вращаться вокруг вас, доставляя излучение под разными углами. Этот этап длится всего несколько минут.
- Завершение: После окончания сеанса вы можете сразу же возвращаться к своим обычным делам.
Длительность курса сильно варьируется:
- Стереотаксическая радиохирургия (СРХ): Обычно 1–5 сеансов.
- Фракционная лучевая терапия (IMRT/IGRT): От 15 до 35 сеансов (3–7 недель), 5 дней в неделю. Точная продолжительность курса лучевой терапии опухоли головного мозга в Турции будет определена вашим врачом.
После лечения: наблюдение, реабилитация и контроль МРТ
Ваше взаимодействие с клиникой не заканчивается после последнего сеанса облучения. Комплексная программа лучевой терапии опухоли головного мозга в Турции включает в себя тщательный план последующего наблюдения для оценки эффективности лечения и контроля вашего состояния.
Ключевые этапы после лечения:
- Краткосрочное наблюдение: Ваш радиационный онколог проведёт заключительную консультацию, даст рекомендации по образу жизни и обсудит возможные ранние реакции.
- Первый контрольный МРТ: Эффект от лучевой терапии проявляется не сразу. Первая оценка результатов с помощью МРТ головного мозга обычно проводится через 2-3 месяца после завершения курса. Это позволяет увидеть, как опухоль отреагировала на лечение (уменьшилась в размерах или стабилизировалась).
- Долгосрочный мониторинг: Далее контрольные МРТ будут проводиться регулярно, сначала каждые 3-6 месяцев, а затем реже. Вы получите подробное медицинское заключение и диск с результатами МРТ для вашего лечащего врача на родине.
- Поддерживающая терапия и реабилитация: При необходимости вам могут быть назначены препараты для управления побочными эффектами и даны рекомендации по реабилитации для скорейшего восстановления.
Эффективность и побочные эффекты лучевой терапии головного мозга
При рассмотрении любого плана лечения пациентов в первую очередь волнуют два вопроса: насколько он будет эффективен и каковы риски. Современная лучевая терапия опухоли головного мозга в Турции предлагает высокий уровень эффективности благодаря передовым технологиям, которые позволяют сфокусировать максимальную дозу на новообразовании. Одновременно с этим, эти же технологии значительно снижают риски и тяжесть побочных эффектов. Ваш радиационный онколог подробно обсудит с вами индивидуальный прогноз и шаги, которые предпринимаются для минимизации любых нежелательных реакций, обеспечивая наилучший баланс между результатом лечения и качеством жизни.
Частые ранние реакции и возможные поздние последствия
Ключевой вывод: Большинство побочных эффектов носят временный характер и хорошо контролируются с помощью поддерживающей терапии. Команда врачей будет активно управлять любыми реакциями на протяжении всего курса лечения.
Ранние побочные эффекты (возникают во время или сразу после курса лечения):
- Усталость: Самая частая реакция. Организм тратит много энергии на борьбу с болезнью и восстановление здоровых клеток.
- Выпадение волос: Происходит только в тех областях, через которые проходят лучи. Волосы обычно начинают отрастать через несколько месяцев после окончания терапии.
- Реакции кожи: В зоне облучения может появиться покраснение, сухость или раздражение, похожее на солнечный ожог.
- Отёк головного мозга: Облучение может вызвать временный отёк тканей вокруг опухоли, что приводит к головным болям, тошноте или головокружению. Это состояние эффективно контролируется специальными препаратами (стероидами).
Поздние побочные эффекты (могут проявиться через месяцы или годы, встречаются реже):
- Радиационный некроз: В редких случаях облучённая ткань может рубцеваться. Современные методы планирования, применяемые при лучевой терапии опухоли головного мозга в Турции, минимизируют этот риск.
- Когнитивные изменения: Могут включать трудности с памятью или концентрацией. Технологии, щадящие гиппокамп, и стереотаксическая радиохирургия (СРХ) специально разработаны для снижения этого риска.
Как IMRT/IGRT повышают точность и безопасность
Ключом к снижению побочных эффектов при сохранении высокой эффективности является точность. Технологии IMRT и IGRT, являющиеся золотым стандартом в турецких клиниках, работают вместе для достижения этой цели. Их совместное использование коренным образом изменило облучение опухоли головного мозга, сделав его более безопасным.
Краткий список преимуществ:
- IMRT (Лучевая терапия с модулированной интенсивностью): Позволяет радиационному онкологу и медицинскому физику «вылепить» высокодозную область облучения, которая идеально соответствует форме опухоли. В то же время интенсивность луча значительно снижается на пути к соседним здоровым структурам, таким как глаза, слуховые нервы или ствол мозга. Это прямое повышение безопасности.
- IGRT (Лучевая терапия под визуальным контролем): Это система навигации. Перед каждым сеансом лечения делаются снимки, которые гарантируют, что ваше положение идеально совпадает с планом. Если есть даже минимальное смещение, оно корректируется до начала облучения. Это гарантирует, что тщательно «вылепленный» IMRT-план каждый раз попадает точно в цель.
Сочетание этих технологий при проведении лучевой терапии опухоли головного мозга в Турции позволяет использовать более высокие и эффективные дозы для уничтожения опухоли, при этом лучше защищая вас.
Поддерживающая терапия и рекомендации по образу жизни
Управление побочными эффектами — это активный процесс, в котором участвуют и вы, и ваша лечащая команда. Качественная радиотерапия при опухолях мозга в Турции всегда включает комплексную программу поддерживающего ухода.
Поддерживающая терапия со стороны клиники:
- Медикаментозное сопровождение: Назначение стероидов для контроля отёка, противорвотных препаратов и других лекарств по необходимости.
- Регулярный врачебный контроль: Еженедельные встречи с вашим радиационным онкологом для оценки вашего состояния и своевременной коррекции любых симптомов.
- Консультации диетолога: Рекомендации по питанию для поддержания сил и борьбы с усталостью.
Рекомендации для пациента по образу жизни:
- Прислушивайтесь к своему телу: Отдыхайте, когда чувствуете усталость. Сон — ваш главный помощник в восстановлении.
- Сбалансированное питание: Употребляйте достаточное количество белка и калорий. Пейте много жидкости.
- Бережный уход за кожей: Используйте мягкие, увлажняющие кремы без отдушек. Защищайте облучённую область от прямых солнечных лучей.
- Лёгкая физическая активность: Короткие прогулки на свежем воздухе могут улучшить самочувствие и придать энергии.
Где проходить радиотерапию при опухолях мозга в Турции
Выбор клиники и команды врачей — это, возможно, самое важное решение на вашем пути к выздоровлению. Турция предлагает широкий спектр медицинских учреждений, от многопрофильных университетских больниц до узкоспециализированных онкологических центров. Чтобы лучевая терапия опухоли головного мозга в Турции была максимально успешной, важно ориентироваться на центры, которые не просто обладают новейшим оборудованием, а сочетают технологии с огромным клиническим опытом и подходом, ориентированным на пациента. Ваш выбор должен основываться на объективных критериях качества, которые гарантируют эффективность и безопасность лечения.
Лучшие центры и технологии: что важно при выборе клиники
Ключевой вывод: Лучшая клиника — это та, которая может предложить вам наиболее подходящий метод лечения, а не единственный, которым она располагает. Ищите центры с полным спектром передовых технологий и международным признанием.
На что обращать внимание при выборе центра:
- Международная аккредитация: Наличие аккредитации JCI (Joint Commission International) является мировым стандартом качества и безопасности пациентов. Это гарантирует, что процессы в клинике соответствуют самым строгим международным протоколам.
- Технологическое оснащение: Ведущие центры оснащены последними моделями линейных ускорителей (например, Varian TrueBeam, Elekta Versa HD), которые поддерживают все современные методики — IMRT, IGRT, VMAT. Критически важно наличие специализированных установок для радиохирургии — Кибер-нож (CyberKnife) в Турции и Гамма-нож (Gamma Knife) в Турции. Наличие доступа к протонной терапии в Турции является признаком центра высшего уровня.
- Опыт и специализация: Отдавайте предпочтение клиникам с выделенным центром нейроонкологии. Большой поток пациентов с опухолями головного мозга означает, что команда врачей накопила значительный опыт в решении самых сложных клинических задач.
- Прозрачность: Надёжная клиника всегда предоставит исчерпывающую информацию о квалификации врачей, доступных технологиях и предварительный план лечения с разъяснением каждого этапа. Выбирая место для радиотерапии при опухоли мозга, вы имеете право на полную ясность.
Как выбрать лучшего радиационного онколога и нейрохирурга
Технологии важны, но управляют ими люди. Опыт и квалификация врачей напрямую влияют на исход лечения. Лучший радиационный онколог в Турции — это не просто титул, а совокупность опыта, узкой специализации и приверженности современным стандартам.
Критерии выбора врача:
- Специализация: Ищите врача, который специализируется именно на опухолях центральной нервной системы (ЦНС). Радиационный онколог общего профиля может не обладать тем уровнем нюансированных знаний, который необходим для лечения опухолей мозга.
- Опыт и академический статус: Обращайте внимание на врачей в звании профессора, доктора медицинских наук. Узнайте, сколько лет врач работает в области нейроонкологии и сколько процедур СРХ или IMRT он провёл.
- Международное признание: Стажировки или работа в ведущих клиниках Европы и США, членство в профессиональных ассоциациях (например, ASTRO, ESTRO) и публикации в научных журналах свидетельствуют о высоком уровне экспертности.
- Роль нейрохирурга: При планировании стереотаксической радиохирургии (СРХ) участие опытного нейрохирурга абсолютно необходимо. Его знание анатомии мозга и границ опухоли критически важно для составления безопасного и эффективного плана. Успешная лучевая терапия опухоли головного мозга в Турции часто является результатом тесного тандема этих двух специалистов.
Мультидисциплинарная команда и индивидуальный план лечения
Ключевой вывод: Самые лучшие результаты в лечении опухолей головного мозга достигаются не одним врачом, а слаженной мультидисциплинарной командой. Это золотой стандарт современной онкологии, обязательный в ведущих турецких клиниках. Этот подход гарантирует, что ваш случай будет рассмотрен со всех сторон для создания единственно верного, индивидуального плана лечения.
В состав такой команды, или «онкологического консилиума» (Tumor Board), входят:
- Радиационный онколог
- Нейрохирург
- Медицинский физик
- Химиотерапевт (медицинский онколог)
- Радиолог (специалист по диагностике, интерпретирующий МРТ и КТ)
- Патолог (изучающий образцы опухоли после биопсии)
- Невролог и реабилитолог
Эти специалисты регулярно собираются вместе, чтобы обсудить случай каждого пациента. Они совместно анализируют все данные: тип и размер опухоли, её расположение, общее состояние пациента. Результатом такого консилиума является единый, согласованный план, который может включать комбинацию методов — например, операцию с последующей лучевой терапией опухоли головного мозга в Турции и химиотерапией.
Лучевая терапия в Турции: цена и что входит в стоимость
Один из ключевых факторов, привлекающих пациентов со всего мира, — это доступная лучевая терапия в Турции: цена на передовое лечение здесь значительно ниже, чем в странах Западной Европы, США или Израиле, при сопоставимом или даже более высоком уровне технологий и экспертизы врачей. Эта разница в стоимости обусловлена экономическими факторами, а не экономией на качестве. Вы получаете доступ к тому же самому оборудованию и протоколам лечения, что и в лучших мировых центрах, но по более разумной цене. Прозрачное ценообразование и пакетные предложения делают планирование бюджета на лучевую терапию опухоли головного мозга в Турции простым и понятным.
Стоимость лучевой терапии опухоли головного мозга в Турции: ключевые факторы
Ключевой вывод: Финальная стоимость лучевой терапии опухоли головного мозга в Турции является индивидуальной и зависит от целого ряда медицинских факторов. Точный расчёт предоставляется клиникой после изучения ваших медицинских документов.
Основные факторы, влияющие на цену:
- Технология лечения: Это главный фактор. Односеансная стереотаксическая радиохирургия (СРХ) на аппарате Гамма-нож будет иметь одну стоимость, курс из 3-5 сеансов на Кибер-ноже — другую, а многонедельный курс IMRT/IGRT — третью. Самым дорогостоящим методом является протонная терапия в Турции.
- Количество сеансов (фракций): Длительный курс из 30 фракций для лечения глиобластомы будет дороже, чем курс из 1-5 фракций для лечения метастаза.
- Сложность плана лечения: Опухоли большого размера или сложной формы, расположенные вблизи критических структур, требуют больше времени и ресурсов для планирования со стороны медицинского физика и радиационного онколога.
- Уровень клиники и врача: Стоимость услуг в ведущей университетской клинике у всемирно известного профессора может быть выше, чем в частном центре.
- Диагностика и сопутствующие процедуры: Предварительное обследование (МРТ, ПЭТ-КТ), одновременное проведение химиотерапии и другие необходимые медицинские манипуляции не входят в стоимость самого курса облучения.
Сколько стоит лечение Кибер-ножом и Гамма-ножом в Турции
Стереотаксическая радиохирургия (СРХ) является одним из самых востребованных видов лечения благодаря своей высокой эффективности и минимальной инвазивности. Стоимость лечения Кибер-ножом в Турции и на аппарате Гамма-нож является весьма конкурентоспособной.
Ориентировочные диапазоны цен (могут варьироваться в зависимости от клиники и сложности случая):
- Гамма-нож (Gamma Knife) (обычно 1 сеанс): Стоимость процедуры варьируется в пределах $7,000 — $12,000 USD. Это часто оптимальный выбор для лечения неврином, менингиом и одиночных метастазов.
- Кибер-нож (CyberKnife) (1-5 сеансов): Цена за полный курс лечения обычно составляет $8,000 — $15,000 USD. Гибкость системы позволяет лечить опухоли разной локализации и проводить фракционированную радиохирургию.
- Курс IMRT/IGRT (стандартный курс 25-35 сеансов): Полная стоимость такого курса лучевой терапии опухоли головного мозга в Турции колеблется от $12,000 до $20,000 USD.
Важно: Эти цифры являются приблизительными. Для получения точного ценового предложения необходимо отправить в клинику ваши медицинские снимки (МРТ) и выписки.
Пакеты для международных пациентов: консультации, трансферы, переводчик
Чтобы сделать процесс лечения максимально комфортным, ведущие турецкие клиники предлагают комплексные пакетные услуги для иностранных пациентов. Это не только упрощает организацию поездки, но и обеспечивает полную прозрачность расходов. Выбирая пакет для лучевой терапии опухоли головного мозга в Турции, вы получаете не просто лечение, а полноценное сопровождение.
Что обычно входит в пакетную стоимость:
- Все этапы самого лечения: КТ-симуляция, создание фиксирующей маски, разработка плана лечения командой (радиационный онколог, медицинский физик) и все сеансы облучения (IMRT, СРХ и т.д.).
- Все консультации с лечащим врачом в период лечения.
- Услуги персонального медицинского переводчика на всех этапах коммуникации с врачами и персоналом.
- Трансферы по маршруту аэропорт – отель – клиника.
- Помощь в организации проживания.
- Подготовка и перевод медицинских заключений на английский или русский язык по окончании лечения.
Важно понимать, что стоимость авиабилетов, проживания и личные расходы, как правило, в пакет не включаются.
Часто задаваемые вопросы (FAQ)
Здесь мы собрали краткие ответы на самые частые вопросы, которые возникают у пациентов, рассматривающих возможность прохождения лучевой терапии опухоли головного мозга в Турции. Эта информация поможет вам лучше понять ключевые аспекты лечения.
Сколько длится курс IMRT/IGRT при опухоли мозга?
Стандартный курс фракционной лучевой терапии, такой как IMRT или IGRT, обычно длится от 3 до 7 недель. Сеансы проводятся 5 дней в неделю, с перерывом на выходные, чтобы дать здоровым тканям возможность восстановиться. Например, курс лучевой терапии при глиобластоме чаще всего составляет 6 недель (30 сеансов). Точную продолжительность вашего лечения определит радиационный онколог на основе типа опухоли и целей терапии.
Буду ли я «радиоактивным» после облучения?
Краткий ответ: Нет. При внешней лучевой терапии (IMRT, СРХ, Кибер-нож, Гамма-нож) излучение генерируется аппаратом, проходит через тело и не накапливается в нём. Вы не являетесь источником радиации. Сразу после сеанса вы можете абсолютно безопасно общаться с другими людьми, включая детей и беременных женщин.
Можно ли повторить лучевую терапию при рецидиве?
Иногда да, это возможно. Решение о повторном облучении зависит от множества факторов: дозы, полученной во время первого курса, расположения нового очага и времени, прошедшего с момента последнего лечения. Современные высокоточные методы, такие как стереотаксическая радиохирургия (СРХ), расширили возможности для повторного лечения, так как они позволяют нацелить дозу на небольшой рецидивный узел, минимизируя воздействие на ранее облучённые здоровые ткани.
Когда можно лететь домой после завершения лечения?
В большинстве случаев вы можете лететь домой на следующий день после завершения последнего сеанса лучевой терапии. Никаких медицинских ограничений на авиаперелёты, связанных с самим облучением, нет. Ваш врач проведёт заключительную консультацию и даст все необходимые рекомендации. Это делает процесс лучевой терапии опухоли головного мозга в Турции удобным для иностранных пациентов.
Какие документы нужны для начала лечения в Турции?
Для того чтобы получить второе мнение и предварительный план лечения от турецкой клиники, вам, как правило, необходимо предоставить следующий пакет документов в цифровом виде:
Последние снимки МРТ головного мозга: В формате DICOM (обычно на диске или по ссылке для скачивания).
Гистологическое заключение: Если проводилась биопсия или операция, этот документ подтверждает точный тип опухоли.
Медицинские выписки: С информацией о вашем текущем состоянии и всех предыдущих этапах лечения.
Копия заграничного паспорта.
Насколько эффективна радиохирургия Кибер-нож/Гамма-нож при метастазах?
Эффективность этих методов при лучевой терапии метастазов в головном мозге очень высока. Стереотаксическая радиохирургия (СРХ) на аппаратах Кибер-нож или Гамма-нож позволяет достичь локального контроля над облучёнными очагами в 85-95% случаев. Это означает, что рост обработанных метастазов останавливается. Этот метод является мировым стандартом для пациентов с ограниченным количеством метастазов и позволяет избежать или отсрочить облучение всего головного мозга, сохраняя когнитивные функции.



