التشخيص الجيني – الفحص الجيني (PGD-PGS)، عملية تهدف إلى الكشف عن الاضطرابات الجينية قبل الزرع. يُستخدم هذا الاختبار بشكل خاص في العيادات المتقدمة في تركيا، حيث يساهم في منع الأمراض الوراثية وتحقيق أفضل نتائج للإنجاب. يشتمل الإجراء على مجموعة من الخطوات المتسلسلة مثل جمع العينات وتحليل الحمض النووي لتحديد أي طفرات جينية قد تؤثر على النجاح الصحي للطفل. علاوة على ذلك؛ يمكن تخصيص عملية الفحص وفقًا لمتطلبات المرأة أو الرجل، حسب الحالة الصحية والتاريخ الوراثي.
جدول المحتويات
تكلفة التشخيص الجيني في تركيا
- من أبرز العوامل التي يهتم بها الأزواج الراغبون في إجراء التشخيص الجيني – الفحص الجيني (PGD-PGS) هو معرفة التكاليف المالية الكلية للعملية. تتميز تركيا بكونها مركزًا طبيًا معروفًا بتكاليفه المعقولة مقارنةً بالعديد من الدول الأوروبية والأمريكية، مع الاحتفاظ بمستويات جودة رعاية طبية مرتفعة. ومع ذلك، تختلف التكلفة الفعلية من مركز لآخر وفقًا لمجموعة من العوامل مثل الموقع، والخبرة الطبية المتوفرة، والأجهزة المستخدمة.
أسعار التشخيص الجيني في إسطنبول
تُعد إسطنبول إحدى أبرز الوجهات الطبية في المنطقة، حيث توفّر مراكز طبية متطورة وعيادات متخصصة تتمتع بخبرة طويلة في مجال الفحص الوراثي والفحوص الإنجابية. في العادة، قد تتراوح تكاليف الفحص الجيني في إسطنبول بين 3000 و5000 دولار أمريكي في المتوسط، وذلك يشمل إجراءات استخراج البويضات من الأم وتخصيبها بالحيوانات المنوية من الأب في المختبر (عبر تقنيات IVF أو ICSI)، ثم إجراء التشخيص الجيني على الأجنة قبل نقلها إلى الرحم. وقد يرتفع السعر أو ينخفض بناءً على عدد الأجنة التي سيتم فحصها ونوع التحاليل الجينية المطلوبة.
من المهم الاستفسار مسبقًا عن تفاصيل التكلفة، إذ قد تشمل بعض العروض حزمًا متكاملة تضم الاستشارات والفحوص المخبرية والأدوية اللازمة لتثبيت الحمل بعد إرجاع الأجنة، إلى جانب إجراءات المتابعة الدورية. بينما قد يفرض بعض المراكز رسومًا إضافية على كل خدمة بشكل منفصل، لذا يُستحسن دائمًا التواصل المباشر مع العيادة لفهم طبيعة الحزمة المطروحة وما تحتويه من خدمات قبل اتخاذ القرار.
أسعار التشخيص الجيني في أنطاليا
إلى جانب إسطنبول، تُعد أنطاليا وجهة مفضلة للمرضى الراغبين في الحصول على خدمات طبية عالية المستوى والاستمتاع بجمال الطبيعة والشواطئ السياحية في الوقت ذاته. قد تجد في أنطاليا مجموعة من العيادات التي تتمتع بإمكانات حديثة وخبراء متميّزين في تشخيص الأمراض الجينية، إلى جانب تقديم تكاليف منافسة نسبيًا.
في الغالب، تكون تكلفة التشخيص الجيني – الفحص الجيني (PGD-PGS) في أنطاليا مقاربة لتلك الموجودة في إسطنبول أو ربما أقل في بعض المراكز، وقد تتراوح ما بين 2500 و4500 دولار أمريكي. كما تقدّم بعض المستشفيات عروضًا شاملة تشمل الإقامة وخدمات الترجمة والتوصيل من المطار، الأمر الذي قد يكون مريحًا للمرضى القادمين من خارج تركيا.
بصفة عامة، تلعب عوامل مثل سمعة المركز الطبي، وعدد الأعوام التي قضتها العيادة في إجراء هذه التقنيات، وتنوّع الخدمات المقدمة دورًا في تحديد إجمالي التكلفة. لكن مهما اختلفت الأرقام بين إسطنبول وأنطاليا أو أي مدينة تركية أخرى، تظل تكاليف الفحص الجيني في تركيا مقبولة نسبيًا عند مقارنتها بتكاليف نفس الإجراء في دول أوروبية أو في الولايات المتحدة.
العيادات المتخصصة في الفحص الجيني بتركيا
تشهد تركيا تطورًا ملموسًا في مجال الطب الإنجابي، ويرجع ذلك إلى حرصها على مواكبة أحدث التقنيات والمعدات الطبية العالمية. لذلك، يتوفر العديد من العيادات المتخصصة في الفحص الوراثي، سواء في المدن الكبرى كإسطنبول أو في مدن ذات طابع سياحي كأنطاليا. ويُعتبر اختيار العيادة المناسبة أمرًا أساسيًا لنجاح العملية، إذ لا تعتمد الجودة على المعدات فقط، بل تشمل أيضًا خبرة الطاقم الطبي ومدى اهتمامهم بالتفاصيل وتقديم الرعاية الكاملة لكل حالة.
أفضل العيادات والتجارب في إسطنبول
بفضل مكانتها الاقتصادية والسياحية، تتجمع في إسطنبول مجموعة واسعة من المراكز الطبية المرموقة التي تُجري آلاف دورات علاج العقم سنويًا، بما في ذلك إجراءات التشخيص الجيني – الفحص الجيني (PGD-PGS). وقد حصدت بعض العيادات شهرة عالمية بفضل نسب النجاح المرتفعة فيها ومراجعات المرضى الإيجابية.
يتميز بعض هذه المراكز بتطبيق بروتوكولات طبية متقدمة تضمن راحة المريض منذ اللحظة الأولى. يحصل المريض على استشارة مفصّلة، يُشرح فيها الإجراء بشكل كامل، ويُقيّم وضعه الصحي والتاريخ العائلي للأمراض الوراثية. كما تستعين تلك المراكز بفريق متعدد التخصصات يشمل أطباء مختصين في علم الأجنة، وأطباء وراثة، وأخصائيين في الغدد الصماء وأمراض النساء والتوليد.
هناك تجارب عديدة لأزواج خضعوا لإجراء تحديد الجنس الجيني وفحص التشوهات الكروموسومية في إسطنبول وانتهت بحمل ناجح. وتُشير مراجعاتهم إلى مستويات عالية من الدقة في العمليات المخبرية، والمتابعة المكثفة والمستمرة، مما يعزّز من الثقة في هذه المراكز ويجعلها مقصدة لمزيد من الأزواج من داخل تركيا وخارجها.
تجربة الفحص الجيني في أنطاليا
لا تقتصر سمعة أنطاليا على السياحة الساحلية فحسب، بل تبرز أيضًا كمحور مهم للرعاية الصحية، بما في ذلك الطب الإنجابي. تقدّم بعض المراكز في أنطاليا حزمًا علاجية متكاملة تتضمن الفحص الوراثي للأجنة والتحاليل المخبرية المتقدّمة، إلى جانب رحلات الاستجمام في مواقع خلّابة. هذا المزيج ما بين الترفيه والعلاج يجذب مرضى من مختلف أنحاء العالم.
من أبرز ما يميز التجربة في أنطاليا هو سهولة الحصول على المواعيد، وسرعة تنفيذ الإجراءات، وقلة الازدحام مقارنةً ببعض المراكز في إسطنبول. كما يهتم العاملون في العيادات بتوفير خدمة شخصية تُلبّي احتياجات المرضى، سواء من الناحية الطبية أو اللغوية أو الترفيهية. ويمكن القول إن أنطاليا تمزج بين الخبرة الطبية والتكاليف التنافسية والمناخ الدافئ، ما يخلق تجربة علاجية مريحة لكثير من الأزواج الباحثين عن حلول لمشاكل العقم أو الراغبين في تجنب الأمراض الوراثية.
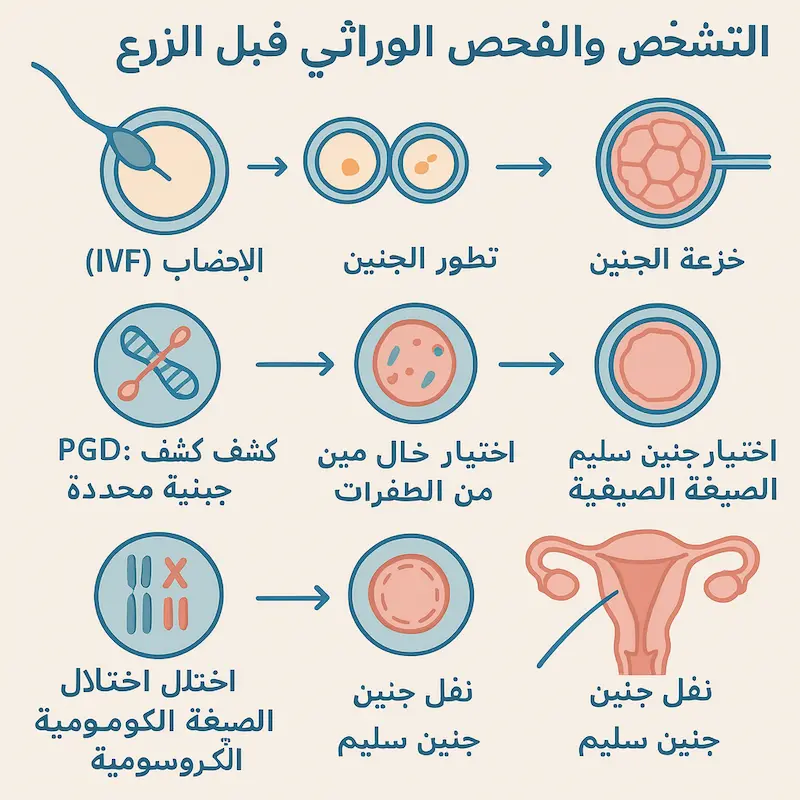
مراحل إجراء الفحص الجيني
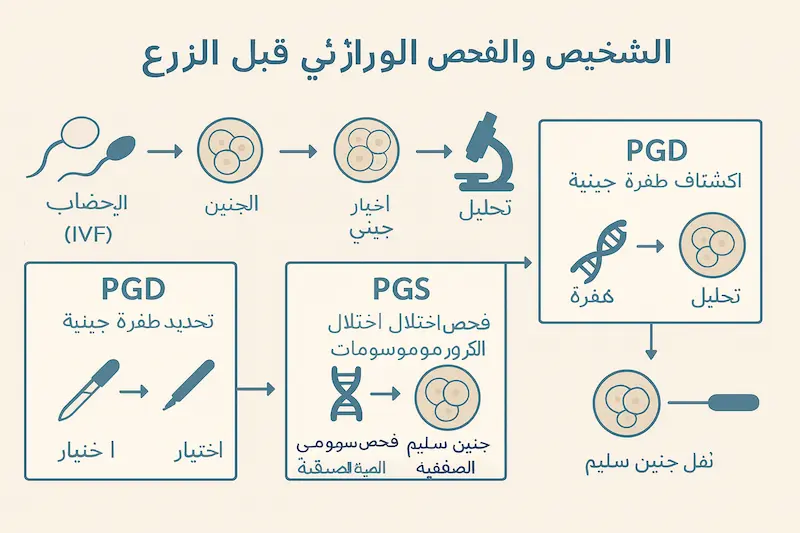
- ينطوي التشخيص الجيني – الفحص الجيني (PGD-PGS) على سلسلة من المراحل المنظمة بدقة. هذه المراحل تبدأ من تحضير الزوجين وتقييم حالتهما الصحية، مرورًا بعملية استخراج العينات وتحليلها، وصولًا إلى زرع الجنين السليم في رحم الأم ومتابعة تطورات الحمل.
قبل الفحص – التحضيرات المطلوبة
قبل الشروع في أي إجراء، يخضع كل من الزوج والزوجة لسلسلة من الاستشارات والفحوص الطبية. يدرس الأطباء تاريخ العائلة المرضي ويُجرى لهم الفحص الوراثي الأولي لتحديد مدى وجود طفرات أو خلل وراثي موروث. إذا كانت هناك أدلة على أمراض وراثية معقدة، تزداد أهمية اللجوء إلى تقنيات التشخيص الجيني.
في هذه المرحلة، تُحدد العيادة البروتوكول الأنسب لتحفيز مبيض الزوجة بهدف الحصول على العدد الأكبر الممكن من البويضات الناضجة. يعتمد الأطباء على مجموعة من الأدوية الهرمونية التي تُعطى ضمن جرعات مدروسة، مع فحوصات دورية باستخدام الموجات فوق الصوتية لضمان التقييم الدقيق لنمو الجريبات داخل المبايض.
خلال الفحص – ما يحدث في العيادة؟
بعد تحفيز المبايض وجمع البويضات، يُجرى التلقيح إما عبر التلقيح الاصطناعي التقليدي (IVF) أو الحقن المجهري (ICSI)، وذلك وفقًا لحالة الحيوانات المنوية لدى الرجل. تُنقل البويضات والحيوانات المنوية إلى المختبر حيث يحدث التخصيب. وبعد تكوين الأجنة، يجري الأطباء أخذ عينة خلوية صغيرة من كل جنين في اليوم الثالث أو اليوم الخامس من تطوره، بهدف إجراء التحليل الجيني المخبري.
باستخدام تقنيات متقدمة، يقوم متخصصو الوراثة في المختبر بفحص الحمض النووي (DNA) في كل عينة بحثًا عن أي تشوهات في الكروموسومات أو طفرات جينية محددة. هنا يأتي دور كلٍ من الـPGD لتحديد أمراض وراثية خاصة كالتليف الكيسي أو الثلاسيميا، والـPGS لفحص تركيب الكروموسومات وعددها، للتأكد من أن الجنين يحتوي على 46 كروموسومًا سليمًا في العادة. قد يركز البعض أيضًا على تحديد الجنس الجيني بحسب رغبة الزوجين أو الحاجة الطبية (مثل تجنب أمراض متنحية مرتبطة بجنس معين).
بعد الفحص – النتائج والتوصيات
بمجرد صدور النتائج من المختبر، يكون الأطباء قادرين على تحديد أفضل الأجنة الخالية من أي خلل جيني أو وراثي. وهذه الأجنة غالبًا ما تتمتع بفرص أعلى للانغراس في الرحم والحمل الناجح. في المرحلة الأخيرة من العملية، يتم نقل أجنة واحدة أو أكثر (بناءً على حالة المرأة وعوامل أخرى) إلى رحم الأم. ومن ثم تُتابَع المريضة عن كثب عبر فحوصات الحمل المعتادة، مثل تحليل هرمون الحمل (β-HCG) وفحوصات السونار، للاطمئنان على ثبات الجنين ونموه بشكل طبيعي.
عند النجاح في الحصول على حمل سليم، قد يعتبر الزوجان أن هذه التقنيات شكّلت سبيلًا لتجنب معاناة طويلة مع تشخيص الأمراض الجينية أو التعرض لأحداث إجهاض متكررة. وفي المقابل، إذا لم تنجح المحاولة الأولى، تكون هناك خيارات أخرى، مثل إعادة محاولة التحفيز وسحب بويضات جديدة أو استخدام أجنة مجمّدة خضعت للتشخيص الجيني سابقًا.
الفروق في التشخيص بين النساء والرجال
على الرغم من أن الفحص الوراثي للأجنة يُعد الإجراء الأهم في نجاح تقنية الـPGD-PGS، إلا أنّ هناك جوانب مختلفة للتشخيص الجيني تتعلق بكل من النساء والرجال على حد سواء. ويشمل هذا تقييم الهرمونات، والصحة الإنجابية، والجودة الجينية لكلٍّ من البويضات والحيوانات المنوية، بالإضافة إلى أي عيوب محتملة في الحمض النووي الخاصة بأحد الطرفين.
فحص التشخيص الجيني للنساء
بالنسبة للمرأة، يتم التركيز بصورة رئيسية على تقييم جودة البويضات وحالتها الوراثية قبل عملية التلقيح. فحين يتم تحفيز المبايض، يُجرى أيضًا تقييم لهرمونات مثل الـFSH والـLH والإستروجين. هذه الخطوة أساسية لضمان إمكانية الحصول على عدد كافٍ من البويضات ذات الجودة العالية، لأن أي خلل في المبايض أو تراجع ملحوظ في مخزون البويضات قد يؤثر على فرص نجاح التشخيص الجيني.
أضف إلى ذلك، إذا كان لدى المرأة تاريخ عائلي يشير إلى اضطرابات جينية مثل الأورام الوراثية أو أمراض التمثيل الغذائي، فإن الطبيب قد يوصي بإجراء تحاليل إضافية أو استشارات مختصة لتقييم احتمالية انتقال هذه الطفرة الجينية إلى الجنين. في حالات أخرى، تُجرى اختبارات كروموسومية خاصة بالمرأة نفسها لضمان عدم وجود خلل قد يسبب الإجهاض المتكرر.
فحص التشخيص الجيني للرجال
يتطلب الأمر من الرجل إجراء فحوصات للحيوانات المنوية للتأكد من سلامتها الكروموسومية وغياب أي طفرات جينية موروثة قد تنتقل للجنين. وقد يتم إجراء تحليل تفصيلي للحمض النووي للحيوانات المنوية إذا اشتبه الطبيب في وجود اضطرابات جينية أو حين يعاني الرجل من انخفاض شديد في عدد الحيوانات المنوية أو جودتها.
تتنوع أسباب اللجوء إلى التشخيص الجيني – الفحص الجيني (PGD-PGS) لدى الرجال، فتشمل الوقاية من الأمراض الوراثية المرتبطة بالكروموسوم X أو الأمراض المغلّفة بالكروموسوم Y. وقد يساعد هذا النوع من الفحص في تفادي انتقال بعض الاضطرابات الوراثية غير الشائعة أو التصبغات الكروموسومية الشاذة إلى الأجنة.
تقييمات ومراجعات من خلال الأشخاص الذين خضعوا للفحص
لا يمكن تجاهل أهمية تقييمات ومراجعات الأزواج الذين سبق لهم خوض تجربة التشخيص الجيني – الفحص الجيني (PGD-PGS). فهذه القصص الواقعية تمنح الآخرين نظرة أكثر وضوحًا حول مدى فعالية التقنيات، وكيفية إدارة التوقعات، وأبرز الصعوبات التي قد تواجههم خلال الرحلة العلاجية. وفي تركيا، تتسم هذه التقييمات بالتنوع، إذ يتوافد المرضى من جنسيات مختلفة وثقافات متعددة.
قصص نجاح من النساء اللواتي خضعن للفحص
تحكي سيدة في نهاية الثلاثينات من عمرها تجربة عدم نجاح متكرر لمحاولات التلقيح الاصطناعي (IVF) قبل معرفتها بوجود طفرة جينية نادرة لدى زوجها. وبعد التوجه إلى عيادة متخصصة في إسطنبول واعتمادها على الفحص الوراثي للأجنة، تبيّن أن السبب وراء الإجهاض المتكرر هو وجود خلل في كرموسومات الأجنة. إلا أنّ التشخيص الجيني مكّن الأطباء من اختيار جنين سليم وراثيًا، مما قاد إلى حمل ناجح وولادة طفل أصحّاء.
أخرى تروي قصتها مع تحديد الجنس الجيني لأسباب صحية مرتبطة بمرض متنحٍّ يستهدف الجنين الذكر فقط. فقرّرت الاستعانة بالـPGD لتحديد جنس الأجنة وتجنب انتقال المرض. وبالفعل، أثمر الاختبار عن استبعاد الأجنة الذكور الحاملة للطفرة، واختيار جنين أنثى سليم تمامًا، ما أدى إلى ولادة طفلة لا تعاني من أي مرض وراثي.
تجارب الرجال الذين قاموا بالفحص
يروي رجل في منتصف الأربعينات قصته مع ضعف الحيوانات المنوية وتشوهات في الحمض النووي الناجمة عن نمط حياته القديم (التدخين بكثافة + التعرض للإشعاعات الكيميائية في العمل). وبعد استشارة أخصائيي الإنجاب في أنطاليا، أُجري له تحليل وراثي لحيواناته المنوية وتبين وجود نسبة أعلى من الطفرات الجينية. لكنه أقدم على تحسين نمط حياته وخضع لدورة تحفيز متزامنة مع زوجته، ثم تم إجراء الـPGD على الأجنة الناتجة واختيار أجودها. وكانت النتيجة حصوله على طفل سليم وراثيًا بعد سنوات من المحاولات الفاشلة.
يُعد وجود تجربة من هذا القبيل أمرًا مشجعًا للرجال الذين يعتقدون أن المشكلات الإنجابية تقع على عاتق المرأة فقط. فهذه الشهادات تثبت أن عوامل العقم قد تنشأ بسبب خلل وراثي لدى الرجل يستلزم فحوصات جينية مفصّلة.
صور قبل وبعد الفحص الجيني (PGD-PGS)
بالرغم من أن صور “قبل وبعد” الفحص الجيني لا تتخذ الشكل التقليدي الذي نراه في جراحات التجميل مثلًا، حيث يبرز الفارق المادي، فإن الكثير من العيادات تشارك ما يُسمى بـ”تاريخ الحالة” لمرضى كانوا يعانون من تكرار الفشل في الإخصاب أو الإجهاض المتكرر، ثم نجحوا في إنجاب أطفال أصحّاء بعد تطبيق تشخيص وراثي.
هذه الصور أو الإحصائيات قد تُظهر الجدول الزمني لنجاح الحمل وثباته، ونتائج الفحص المخبرية قبل وبعد. فمثلًا، تُعرض أحيانًا رسوم بيانية لحالة الكروموسومات في كل جنين، وكيف تم استبعاد الأجنة التي تحوي طفرات خطيرة. أما “بعد” الفحص، فقد تكون هناك صور فوتوغرافية للأم حاملة طفلها، أو صورة الطفل عند الولادة، لتوضيح مدى النجاح المحقق.
هذه النماذج البسيطة تُساعد الأزواج المقبلين على العلاج في فهم ما يمكن أن يتوقعوه في حال تنفيذ التشخيص الجيني – الفحص الجيني (PGD-PGS). إنها تُضيف طابعًا إنسانيًا للرحلة العلاجية، وتبرز الأثر الإيجابي الذي يمكن لهذه التقنيات أن تحدثه في حياة الأشخاص وعائلاتهم.
الأسئلة الشائعة
ما هو الفحص الجيني وكيف يعمل؟
الفحص الجيني هو إجراء يتم فيه تحليل الحمض النووي (DNA) الخاص بالأجنة قبل زرعها في رحم الأم، بهدف الكشف عن أي اضطرابات جينية أو اختلالات كروموسومية. يبدأ الأمر من خلال سحب عينة خلوية من كل جنين (تتكون غالبًا من عدة خلايا) أثناء انقسامه في المختبر. بعد ذلك، تُفحص العينة بأحدث الأجهزة المخبرية للبحث عن طفرات محددة أو خلل في عدد الكروموسومات. تسمح النتائج باختيار الأجنة السليمة أو الأقل عرضة للتشوهات لنقلها إلى رحم الأم.
هل هناك مخاطر مرتبطة بالتشخيص الجيني (PGD-PGS)؟
عمومًا يُعد الفحص الجيني آمنًا إلى حد كبير، إذ لا يتطلب إلا أخذ عينة ضئيلة جدًا من الخلايا دون التأثير على بقية خلايا الجنين. ومع ذلك، قد تحدث مضاعفات نادرة مثل تلف الجنين أثناء أخذ العينة، أو عدم القدرة على الحصول على نتائج كافية من العينة. فضلًا عن ذلك، يظل احتمال محدود لوقوع أخطاء في التحليل المخبري (وإن كانت نادرة للغاية) مما قد يؤدي إلى نتائج غير دقيقة. وفي كل الأحوال، يحرص الأطباء على شرح كل الجوانب والاحتمالات للزوجين قبل اتخاذ القرار.
كيف أختار العيادة المناسبة للفحص الجيني في تركيا؟
يتعين على الأزواج الراغبين في إجراء التشخيص الجيني – الفحص الجيني (PGD-PGS) عمل بحث شامل حول سمعة العيادة ونسب نجاحها في هذا النوع من الإجراءات. يُنصح بالاطلاع على تقييمات المرضى السابقين، ومراجعة المؤهلات الأكاديمية للأطباء، وقراءة الشهادات والإحصاءات المنشورة. كما تُساهم المحادثة المباشرة مع الفريق الطبي في تكوين نظرة واقعية حول التفاصيل، مثل عدد الدورات التي ينفذونها سنويًا، والنسب المئوية للنجاح، وطبيعة الخدمات المساندة مثل الترجمة والمتابعة بعد الحمل. ويُفضّل أن تكون العيادة مجهزة بمختبر حديث وإمكانات تقنية عالية، لتقليل نسبة الخطأ والحصول على نتائج دقيقة.